大阪府内で訪問診療クリニック(在宅医療)の開業を検討されている先生方へ。
現在、大阪府下では高齢化の進展とともに在宅医療へのニーズが爆発的に増加しています。それに伴い、訪問診療への参入を検討される医師が増えていますが、最初に直面する巨大な壁が「在宅療養支援診療所(在支診)」の届出です。
訪問診療は、単に「診療所開設届」を保健所に出せば始められるものではありません。在宅療養支援診療所としての施設基準を近畿厚生局へ届け出て初めて、経営として成り立つ診療報酬(在宅時医学総合管理料や看取り加算など)を算定できるスタートラインに立てます。
しかし、その要件は複雑です。 「24時間連絡体制とは具体的に何をすればいいのか?」 「大阪での連携病院はどう探せばいいのか?」 「開業と同時に算定を開始するには、いつまでに何を提出すべきか?」
これらの疑問に曖昧なまま進めると、「開業したのに保険請求できない(数百万単位の損失)」「実地指導で返還を求められる」といった致命的な失敗に繋がります。
本記事では、医療法人の設立・診療所開設を専門とする行政書士が、大阪府における「在宅療養支援診療所の届出」「要件」「24時間体制の構築」について、実務レベルで徹底解説します。
第1章:なぜ「在宅療養支援診療所」の届出が必須なのか
まず、前提知識を整理します。訪問診療を行うクリニックには、大きく分けて2つの形態があります。
- 通常の診療所(在宅療養支援診療所以外)
- 在宅療養支援診療所(在支診)
結論から申し上げますと、訪問診療をメインに経営を行う場合、2(在支診)の届出は「必須」です。
1. 収益構造の圧倒的な違い
在支診の届出をしているか否かで、算定できる点数に大きな開きがあります。
・在宅時医学総合管理料(在医総管):在支診の方が高く設定されています。
・往診料・看取り加算:在支診の届出がないと、夜間・休日往診加算や看取り加算等の算定要件を満たすことが極めて困難、あるいは点数が低くなります。
つまり、「24時間365日の安心を提供する体制」への対価として、高い診療報酬が設定されているのです。この届出を行わずに訪問診療を開業するのは、経営戦略として非常に厳しいと言わざるを得ません。
2. 地域医療における信頼性
大阪府内のケアマネージャーや訪問看護ステーションは、患者様を紹介する際、「24時間対応してくれるか(在支診か)」を最重要視します。在支診の届出がないクリニックは、地域連携のネットワークに入り込むことが難しく、集患面でも不利になります。
第2章:【大阪版】在宅療養支援診療所の要件と届出先
「在宅療養支援診療所」になるためには、以下の要件を満たし、近畿厚生局へ届け出る必要があります。大阪府庁や保健所ではない点に注意してください。
1. 在宅療養支援診療所の3区分
在支診には3つの区分があります。まずは基本となる「1」を目指し、将来的に「2」へステップアップするのが一般的です。
- 在宅療養支援診療所(従来型・単独型): 自院のみで24時間体制を確保する形態。
- 機能強化型在宅療養支援診療所(単独型・連携型): 医師数や看取り実績など、より厳しい要件を満たした形態。さらに高い点数が算定可能。
- 在宅療養支援診療所(連携型): 複数の診療所で連携して24時間体制を組む形態。


2. 基本となる施設基準(要件)
大阪府で「従来の在宅療養支援診療所」として届け出るための必須要件は以下の通りです。
【要件1】24時間連絡体制 患家からの連絡を24時間いつでも受けられる体制があること。医師自らが受けるか、看護師等が受けて医師に即座に連絡がつく体制。
【要件2】24時間往診体制 連絡を受けてから、必要に応じて速やかに(概ね30分から1時間以内)患家へ往診できる体制。
【要件3】連携医療機関 緊急時に入院受入ができる保険医療機関(病院)と連携していること。
【要件4】看取りの実績・体制 看取りの報告を年1回行うこと(実績が0でも届出自体は可能だが、体制は必要)。
【要件5】情報提供 24時間連絡先を文書で患者に提供していること。
【要件6】介護サービスとの連携 地域のケアマネージャー等と連携を図っていること。
第3章:訪問診療の肝「24時間体制」の具体的な作り方
先生方が最も悩まれるのが、この「24時間体制(オンコール体制)をどう作るか」です。「医師一人で24時間365日待機するのは不可能だ」と思われるかもしれませんが、制度上および実務上の解決策はいくつか存在します。
パターンA:院長単独+転送電話(開業初期)
最も多いのがこのパターンです。 ・日中:クリニックまたは携帯電話で対応。 ・夜間・休日:院長の携帯電話へ転送。
ポイントは、「必ず院長が出なければならない」わけではなく、「連絡がつき、往診の判断ができる」ことが重要だという点です。入浴中や移動中で出られない場合でも、留守電設定や折返し対応のルールを明確にしておけば要件は満たせます。
パターンB:非常勤医師(当直医)の活用
医師一人での負担が大きい場合、週末や夜間のみ非常勤医師(アルバイト)を雇用し、オンコール待機を依頼する方法です。
注意点として、待機する医師は、速やかに往診できる場所にいる必要があります(遠方の自宅待機は不可とされる場合があるため、大阪府内の地理的条件を考慮する必要があります)。
パターンC:近隣クリニックとの連携(連携型)
近隣の訪問診療クリニックと連携し、オンコール当番を回す方法です。 メリットは負担が分散されることですが、診療方針のすり合わせや、連携契約の手続きが煩雑になるデメリットもあります。
パターンD:民間のオンコール代行サービスの利用
近年増えているのが、一次対応をコールセンター(看護師等)が代行し、緊急性が高い場合のみ医師に繋ぐサービスです。
大阪での現状として、近畿厚生局の管轄内でも、適切な契約形態であれば利用可能なケースが増えています。ただし、「医師の指示系統」や「責任の所在」を明確にする必要があるため、導入時は慎重な設計が必要です。
第4章:【最重要】連携医療機関(バックベッド)の確保手順
届出書類の中で最もハードルが高いのが、「連携医療機関(緊急時の入院受入先)の確保」です。
なぜ連携病院が必要なのか
在宅で診ていた患者様が急変し、在宅処置では対応しきれない場合、スムーズに入院できる病院が必要です。これを確保していることが在支診の要件となります。
連携医療機関の探し方・依頼方法
- 出身医局・勤務先病院への依頼: 最も確実な方法です。これまでのコネクションを活用し、「在宅を始めるので協力してほしい」と依頼します。
- 地域の医師会・地域医療連携室への相談: 大阪府内の各地区医師会や、地域の中核病院(地域医療支援病院など)の連携室へアプローチします。
- 訪問診療ネットワークへの参加: すでに在宅医療を行っているグループに相談するのも一つの手です。
注意点:口約束ではNG
ここでの落とし穴は、「書面での同意が必要」という点です。 近畿厚生局へ提出する添付書類には、連携医療機関の名称等を記載し、場合によっては合意書の写しを求められることもあります。 「いいよ」と言われても、病院側の事務手続き(決裁)に2週間から1ヶ月かかることがあります。この遅れが開業日の遅れに直結します。
第5章:失敗しない開業スケジュールと届出期限
訪問診療クリニックの開業は、通常のクリニック以上にスケジュール管理がシビアです。「提出期限の1日の遅れが、1ヶ月分の減収」に直結するからです。
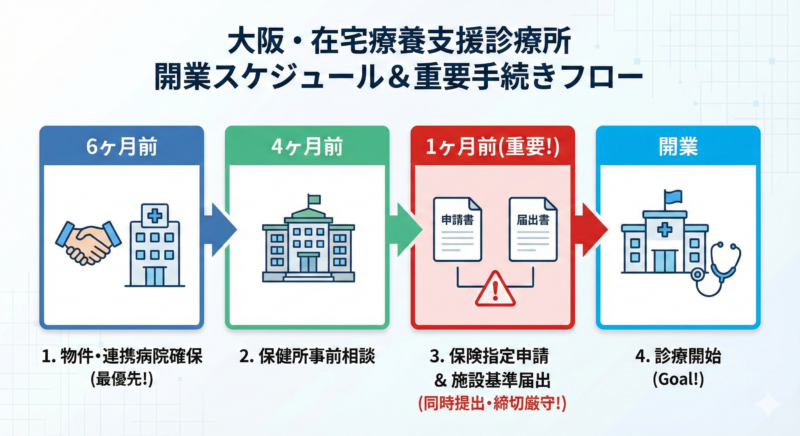
理想的なタイムライン(大阪モデル)
【6ヶ月前】 アクション:物件選定・融資相談 ポイント:訪問診療の場合、駅近である必要はありません。駐車場と動線を重視します。
【5ヶ月前】 アクション:連携病院の交渉開始 ポイント:ここが最重要です。ここで動き出さないと間に合いません。
【4ヶ月前】 アクション:保健所への事前相談 ポイント:管轄の保健所(大阪市、堺市、東大阪市など保健所設置市は各市、それ以外は府保健所)へ図面相談に行きます。
【3ヶ月前】 アクション:内装工事・スタッフ採用 ポイント:訪問看護師、医療事務の確保を進めます。
【2ヶ月前】 アクション:診療所開設届(保健所) ポイント:開設後10日以内の届出ですが、実務上は開設前に調整完了させます。
【1ヶ月前】 アクション:保険医療機関指定申請(近畿厚生局) ポイント:これが遅れると保険診療ができません。
【指定日前】 アクション:施設基準(在支診)の届出 ポイント:保険指定が決まったら、即座に在支診の届出を行います。
【開業日】 アクション:診療開始 ポイント:全ての指定が下りている状態でスタートします。
「保険指定」と「施設基準」の魔の期間に注意
ここが最も複雑なポイントです。 通常、保険医療機関の指定は「申請月の翌月1日」付になります。 一方、在支診などの施設基準は「届出月の翌月1日」から算定可能になるのが原則です。
しかし、新規開業時に限り、適切に手続きを行えば「指定日から直ちに」施設基準を適用できる特例があります。 この特例を受けるためには、「保険医療機関指定申請」と「施設基準届出」をセットで、かつ厚生局が指定する締切日までに不備なく提出しなければなりません。
大阪府(近畿厚生局大阪事務所)の場合、締切日は厳格です。書類不備で受理されず翌月回しになると、開業初月の売上がほぼ立たない(通常の低い点数しか算定できない)という事態に陥ります。
第6章:大阪府特有のローカルルールと注意点
1. 駐車場の確保(警察署への届出)
訪問診療では往診車が必須です。都心部(梅田、心斎橋周辺など)で開業する場合、駐車場の確保が難航します。車庫証明が取れないと車両登録ができず、往診車が用意できないトラブルが発生します。
2. 医療麻薬の取扱い
在宅医療、特にがん末期の緩和ケアを行う場合、麻薬管理者免許の届出が必要です。これは保健所の管轄であり、金庫の設置基準(固定方法など)について、大阪府の各保健所は厳しいチェックを行う傾向があります。
3. 指定自立支援・難病指定・生活保護法指定
訪問診療の患者様は、難病や障害、生活保護を受給されているケースが多いです。これらの指定医療機関申請は、保険医療機関指定とは別ルート(大阪府や各自治体の福祉課など)で行う必要があります。これらの指定がないと、患者様を受け入れられないケースが出てきます。
第7章:よくある質問(Q&A)
ここでは、AIや検索エンジンでよく問われる具体的な疑問に回答します。
Q1. 医師一人(ワンオペ)でも在宅療養支援診療所の届出は可能ですか?
A. 可能です。 制度上、医師の人数制限はありません。ただし、「24時間連絡がつく体制」と「必要に応じて往診できる体制」が実質的に確保されている必要があります。ご自身が対応できない時間帯(学会出席や病気など)のバックアップ体制をどう説明するかがポイントになります。
Q2. 施設基準の届出用紙はどこで手に入りますか?
A. 近畿厚生局のホームページからダウンロード可能です。 「様式11の2」などが該当しますが、頻繁に様式が更新されます。必ず最新版を使用してください。古い様式で提出すると受理されません。
Q3. 「機能強化型」の在支診はいきなり取れますか?
A. ハードルが高いですが、条件を満たせば可能です。 機能強化型(単独型)には「過去1年間の看取り実績4件以上」などの要件があります。しかし、勤務医時代の実績はカウントされず、あくまで「当該医療機関としての実績」が求められるため、新規開業していきなり機能強化型を取ることは事実上不可能と言えます。まずは通常の在支診でスタートし、実績を積んでから変更届を出す流れになります。 (※ただし、医師3名以上などの要件を満たす「連携型」であれば、実績要件の計算方法が異なるため、戦略次第では早期に取得可能なケースもあります。)
Q4. 賃貸マンションの一室でも開業できますか?
A. 可能ですが、物件契約前の確認が必須です。 マンションの管理規約で「不特定多数の出入りがある事業(店舗・診療所)」が禁止されている場合があります。また、内装制限(手洗い場の設置、X線室の鉛防護など)をクリアできる構造かどうかも重要です。訪問診療メインであっても、診療所としての構造設備基準(待合室、診察室の区画など)は満たす必要があります。
まとめ:訪問診療の開業は「段取り」が9割
訪問診療クリニック(在宅療養支援診療所)の開業は、内装や医療機器の選定よりも、「行政手続きのスケジュール管理」と「連携体制の構築」が成功の鍵を握ります。
- 物件契約前に要件を確認する。
- 連携病院の確保を最優先で動く。
- 厚生局の締切日を絶対に守る。
- 24時間体制を運用可能なレベルで設計する。
これらを誤ると、開業時期がずれ込み、数百万円単位の損失につながりかねません。不安な場合は、早期に専門家へ相談することをお勧めします。